Вредители и болезни репы
Определение болезни. Причины заболевания

Перинатальная энцефалопатия (перинатальное поражение центральной нервной системы) — это заболевание, которое характеризуется повреждением нервной системы ребёнка в перинатальный период.
Перинатальный период охватывает время беременности (начиная с 22 недели внутриутробного развития), время родов и короткий промежуток времени после рождения (7 дней после родов) [2][11].
Перинатальная энцефалопатия (ПЭП) и перинатальное поражение ЦНС — это равнозначные термины, однако детские неврологи чаще применяют второй вариант при постановке диагноза.
По данным российских авторов, частота установки диагноза ПЭП у детей до года достигает 70 %. По данным зарубежных авторов, частота гипоксических поражений у доношенных младенцев составляет 33 %, а у недоношенных 70 % [21]. Данное расхождение объясняется отсутствием единой терминологии. Распространённый миф о том, что в МКБ-10 (международной классификации болезней) нет такого диагноза, как перинатальная энцефалопатия, не совсем точен.
В РФ принято объединять всевозможные варианты поражения нервной системы под одним общим диагнозом – «перинатальная энцефалопатия», а в международной классификации, наоборот, максимально уточнять его название и код.
То есть российскому обобщённому диагнозу «перинатальная энцефалопатия» в МКБ-10 может соответствовать несколько уточнённых диагнозов, например:
- G93.2 — Доброкачественная внутричерепная гипертензия (гипертензионно-гидроцефальный синдром).
- Р11.5 — Родовая травма спинного мозга.
- G82.3 — Вялая тетраплегия (низкий тонус мышц верхних и нижних конечностей).
- G82.4 — Спастическая тетраплегия (высокий тонус мышц верхних и нижних конечностей).
- G90.9 — Расстройство вегетативной нервной системы неуточнённое (вегето-висцеральный синдром).
- P57.9 — Ядерная желтуха неуточнённая.
- Р 96.8 — Другие уточнённые нарушения, возникшие в перинатальном периоде.
Основные факторы, приводящие к повреждению нервной системы во время беременности:
- Хроническая фетоплацентарная недостаточность (нехватка кислорода и питательных веществ для развития плода в связи с патологией плаценты: преждевременное старение плаценты, кальцинаты (отложения кальция в виде маленьких частичек), частичная отслойка плаценты с формированием гематомы и пр.).
- Хронические соматические заболевания и гормональные нарушения в организме матери (гипертоническая болезнь, хроническая почечная недостаточность, сахарный диабет, гипотиреоз и др.).
- Внутриутробное инфицирование плода (токсоплазмоз, краснуха, герпетическая, цитомегаловирусная инфекция и др.).
- Хроническая интоксикация (употребление наркотических веществ, систематическое употребление алкоголя и других сильнодействующих и токсических препаратов) [1][8][10][13].
- Клинически узкий таз — это состояние, когда размеры отверстий таза (родовых путей) оказываются меньше, чем диаметр головки плода и плечиков (причина: узкий таз у матери, крупный плод, неправильное положение плода, неправильное вставление головки плода в малый таз).
- Нарушение родового акта: стремительные роды, либо напротив — слабость родовой деятельности. При стремительных родах чаще отмечаются повреждения шейного отдела позвоночника. При этом может быть травмирован спинной мозг, расположенный в спинномозговом канале позвоночного столба, или нервные корешки, иннервирующие (снабжающие нервными волокнами) мышцы шеи. В этом случае ребёнок в дальнейшем может плохо удерживать голову. При слабости родовой деятельности акушеры часто вынуждены оказывать акушерские пособия — проводить дополнительные манипуляции для срочного извлечения младенца (наложение акушерских щипцов, вакуум-экстракции и др.) в связи с начавшейся гипоксией (кислородным голоданием ) либо даже асфиксией (нарушением дыхания) плода.
- Недоношенность. Мышечный корсет позвоночника не готов к родам, он не фиксирует позвонки, избыточная нагрузка на костные структуры позвоночного столба во время родового акта может дополнительно приводить к травматизации шейного отдела позвоночника.
- Экстренное кесарево сечение. Проводится при двух- или трёхкратном обвитии пуповиной, слабости родовой деятельности, длительном безводном периоде (более 12 часов), отслойке плаценты, преэклампсии — опасном для жизни матери и плода осложнении второй половины беременности, которое сопровождается резким повышением артериального давления, повышенным содержанием белка в моче, судорожным приступом с остановкой дыхания. При этом ребёнок испытывает на себе действие сразу нескольких повреждающих факторов, а также переживает баротравму из-за резкого не физиологичного изменения давления (внутри полости матки в плодном пузыре давление существенно выше чем снаружи). При баротравме поражаются различные органы младенца: желудочно-кишечный тракт, уши, лёгкие и др.
- Асфиксия (нарушение дыхания плода) за счёт двойного тугого обвития пуповиной, аспирации (вдыхания) околоплодных вод [2][8][20].
Основные факторы, приводящие к повреждению головного мозга после родов:
- Инфекции: менингит, менингоэнцефалит чаще всего являются продолжением инфекционного процесса, начавшегося внутриутробно. В таком случае инфекция проникает в организм младенца через плаценту из организма матери или из околоплодных вод.
- Гидроцефалия (избыточное скопление цереброспинальной жидкости в полости черепа) и внутрижелудочковые кровоизлияния характерны для недоношенных детей.
- Повышение уровня билирубина (желчного пигмента) в связи с резус-конфликтом или затяжной желтухой новорождённых (чаще отмечается у недоношенных детей) может приводить к проникновению билирубина в головной мозг [10][13]. После рождения ребёнка эритроциты в его крови разрушаются и образуются новые — это нормальный физиологический процесс. При этом пигмент гемоглобин, входящий в состав эритроцитов и переносящий на себе кислород, разрушается и превращается в билирубин, который должен снизить активность в печени. Если ребёнок родился недоношенным или у него есть временная незрелость печёночных ферментов, тогда билирубин не успевает преобразоваться и может накопиться в тканях организма, именно билирубин придает коже жёлтую окраску. Сама по себе желтуха не опасна. Но попадание билирубина в головной мозг и накопление его в подкорковых структурах без своевременного лечения может приводить к развитию гиперкинетической формы ДЦП.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Лечение синдрома Рейно
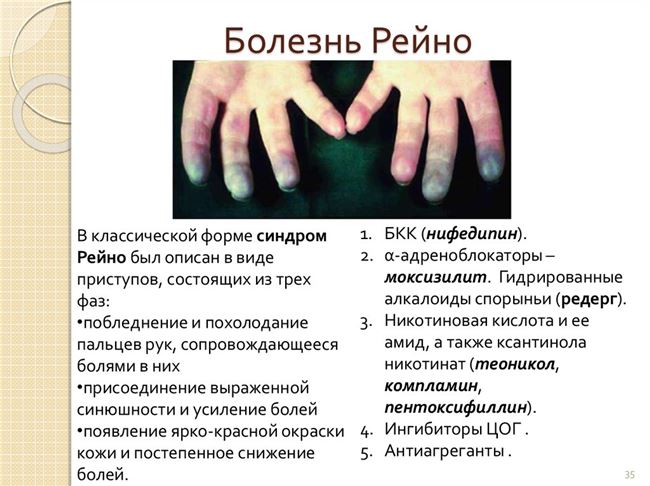
Эффективное лечение болезни Рейно должно быть комплексным. В первую очередь необходимо устранить факторы, провоцирующие приступы.
Программа терапии заболевания включает в себя приём лекарств и физиотерапию. В отдельных случаях показаны хирургические методики лечения.
Лекарственная терапия состоит из:
- обезболивающих препаратов;
- сосудорасширяющих средств;
- противовоспалительных лекарств;
- антибактериальных препаратов;
- витаминные комплексы.
В качестве физиотерапевтических процедур при терапии болезни Рейно показаны ультрафиолетовое облучение, гальванические ванны, электрофорез и пр.
В статье использованы материалы с сайтов:







